สปสช. เผยแนวทางปฏิบัติของผู้ติดเชื้อโควิด-19 สิทธิบัตรทอง 30 บาท ตั้งแต่ 4 กรกฎาคม 2565 รองรับการเดินหน้าสู่โรคประจำถิ่น พร้อมแนวทางการจ่ายชดเชยบริการโควิด-19
สำนักงานหลักประกันสุขภาพแห่งชาติ (สปสช.) ได้เผยแนวทางปฏิบัติของผู้ติดเชื้อโควิด-19 สิทธิบัตรทอง 30 บาท ตั้งแต่ 4 กรกฎาคม 2565 รองรับการเดินหน้าสู่โรคประจำถิ่นอย่างปลอดภัย
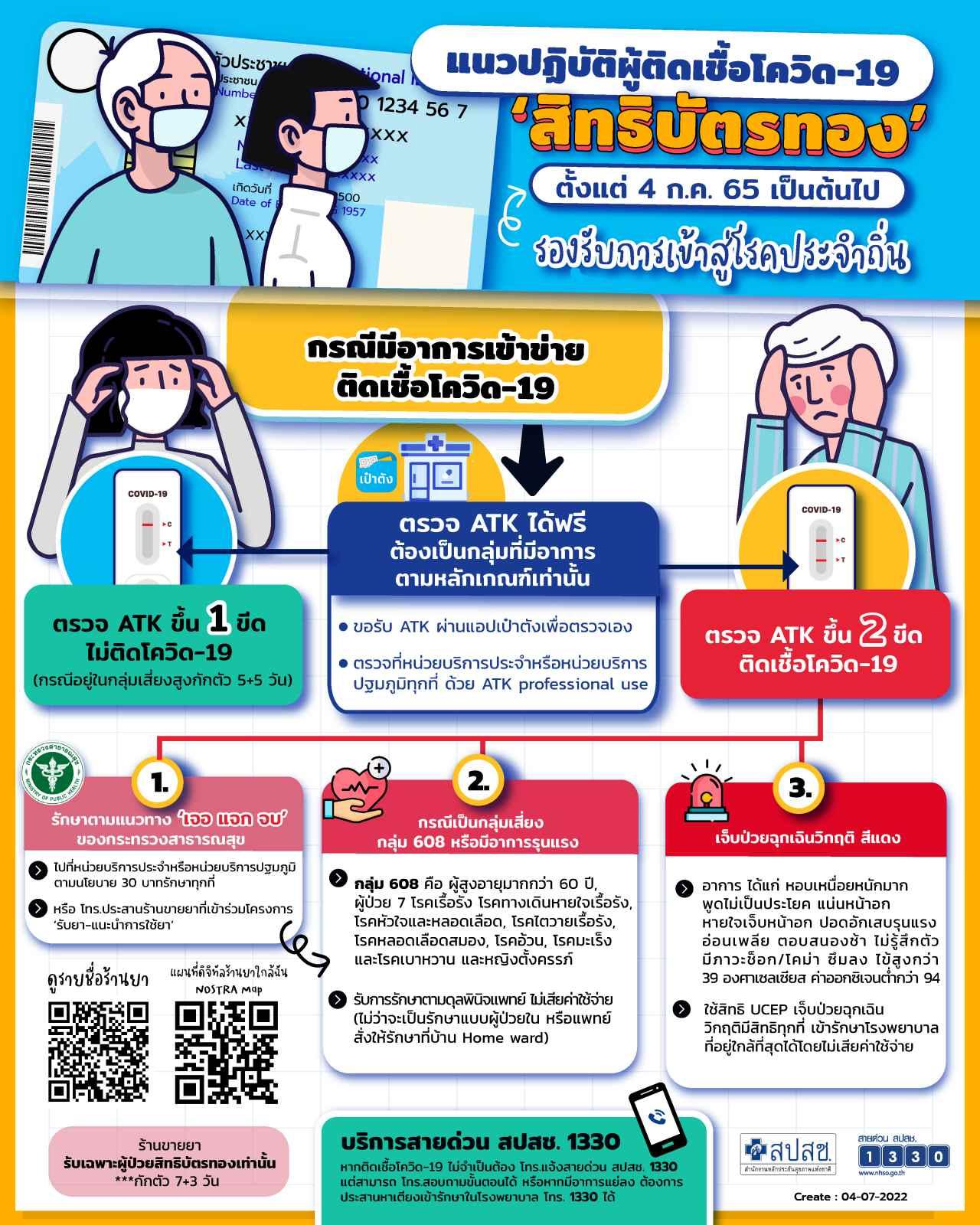
กรณีมีอาการเข้าข่ายว่าจะติดโควิด-19
- ขอรับชุดตรวจ ATK ได้ฟรีที่ร้านขายยาที่เข้าร่วมโครงการผ่านแอปเป๋าตัง (รับได้เฉพาะผู้ป่วยสิทธิบัตรทอง 30 บาท หรือสิทธิหลักประกันสุขภาพแห่งชาติเท่านั้น)
- หรือไปตรวจที่หน่วยบริการประจำหรือหน่วยบริการปฐมภูมิตามนโยบาย 30 บาทรักษาทุกที่ ด้วย ATK (ผู้ประกอบวิชาชีพตรวจให้ หรือ professional use) (เฉพาะสิทธิบัตรทอง 30 บาท)
- ตรวจ ATK หากขึ้น 1 ขีดไม่พบเชื้อ ไม่ติดโควิด-19 (กรณีอยู่ในกลุ่มเสี่ยงสูงกักตัว 5+5 วัน)
ขึ้น 2 ขีด พบเชื้อโควิด-19
1. รักษาตามแนวทางเจอ แจก จบ ของกระทรวงสาธารณสุข (กักตัว 7+3 วัน)
- ไปที่หน่วยบริการประจำหรือหน่วยบริการปฐมภูมิตามนโยบาย 30 บาทรักษาทุกที่
- หรือ โทร.ประสานร้านขายยาที่เข้าร่วมโครงการ "รับยา-แนะนำการใช้ยา"
ดูรายชื่อร้านยาที่ https://www.nhso.go.th/downloads/197
ดูตำแหน่ง "ร้านยาดูแลผู้ป่วยโควิดสีเขียว" บนแผนที่ดิจิทัลกับ NOSTRA Map ที่ https://map.nostramap.com/NostraMap/?layer/covid19pharmacy,feed/th
...
***ร้านขายยารับเฉพาะผู้ป่วยสิทธิบัตรทอง 30 บาท หรือสิทธิหลักประกันสุขภาพแห่งชาติเท่านั้น**
2. กรณีเป็นกลุ่มเสี่ยง กลุ่ม 608 หรือมีอาการรุนแรง
กลุ่ม 608 คือ ผู้สูงอายุมากกว่า 60 ปี, ผู้ป่วย 7 โรคเรื้อรัง โรคทางเดินหายใจเรื้อรัง, โรคหัวใจและหลอดเลือด, โรคไตวายเรื้อรัง, โรคหลอดเลือดสมอง, โรคอ้วน, โรคมะเร็ง และโรคเบาหวาน และหญิงตั้งครรภ์
รับการรักษาตามดุลพินิจแพทย์ ไม่เสียค่าใช้จ่าย (ไม่ว่าจะเป็นรักษาแบบผู้ป่วยใน หรือแพทย์สั่งให้รักษาที่บ้าน Home Isolation) สามารถเข้ารักษาที่หน่วยบริการประจำหรือหน่วยบริการปฐมภูมิตามนโยบาย 30 บาทรักษาทุกที่
3. เจ็บป่วยฉุกเฉินวิกฤติ สีแดง
อาการ ได้แก่ หอบเหนื่อยหนักมาก พูดไม่เป็นประโยค แน่นหน้าอก หายใจเจ็บหน้าอก ปอดอักเสบรุนแรง อ่อนเพลีย ตอบสนองช้า ไม่รู้สึกตัว มีภาวะช็อก/โคม่า ซึมลง ไข้สูงกว่า 39 องศาเซลเซียส ค่าออกซิเจนต่ำกว่า 94 สามารถใช้สิทธิ UCEP เจ็บป่วยฉุกเฉินวิกฤติมีสิทธิทุกที่ เข้ารักษาโรงพยาบาลที่อยู่ใกล้ที่สุดได้โดยไม่เสียค่าใช้จ่าย
อย่างไรก็ตาม หากติดเชื้อโควิด-19 ไม่จำเป็นต้อง โทร.แจ้งสายด่วน สปสช. 1330 แต่สามารถ โทร.สอบถามขั้นตอนได้ หรือหากมีอาการแย่ลง ต้องการประสานหาเตียงเข้ารักษาในโรงพยาบาล โทร. 1330 ได้
แนวทางการจ่ายชดเชยบริการโควิด-19 กรณีปรับโรคโควิด-19 เป็นโรคประจำถิ่น
นพ.จเด็จ ธรรมธัชอารี เลขาธิการสำนักงานหลักประกันสุขภาพแห่งชาติ (สปสช.) กล่าวถึงเรื่องนี้ว่า ที่ประชุมบอร์ด สปสช.ได้พิจารณาข้อเสนอการปรับหลักเกณฑ์ แนวทางการจ่ายชดเชยบริการโควิด-19 กรณีปรับโรคโควิด-19 เป็นโรคประจำถิ่น ซึ่งเป็นไปตามมติคณะรัฐมนตรี (ครม.) วันที่ 21 มิ.ย. 2565 ได้มอบหมายให้กระทรวงสาธารณสุข (สธ.) และหน่วยงานที่เกี่ยวข้อง เตรียมความพร้อมในการดำเนินการรองรับการเดินหน้าไปสู่โรคประจำถิ่น โดยประชาชนยังคงได้รับการดูแลรักษาพยาบาลตามสิทธิสุขภาพที่ตนมีอยู่
โดยที่ประชุมบอร์ด สปสช.ในวันนี้มีมติเห็นชอบการปรับหลักเกณฑ์ แนวทางการจ่ายชดเชยบริการโควิด-19 กรณีปรับโรคโควิด-19 เป็นโรคประจำถิ่น โดยครอบคลุมเฉพาะหน่วยบริการในระบบหลักประกันสุขภาพ ทั้งนี้ ประกาศหลักเกณฑ์ฉบับนี้มีผลบังคับใช้ตั้งแต่ 4 ก.ค. 2565 เป็นต้นไป ตามรายละเอียดดังนี้
1. การจ่ายชดเชยค่าบริการสำหรับคนไทยทุกสิทธิ ได้แก่ ค่าบริการฉีดวัคซีนโควิด-19 ค่าบริหารจัดการศพ ค่าความเสียหายจากการฉีดวัคซีน จะถูกยกเลิก แล้วปรับใช้สิทธิจากกองทุนสุขภาพของแต่ละกองทุนตามระบบปกติ ซึ่งในส่วนของ สปสช. หากเกิดกรณีความเสียหายหลังฉีดวัคซีน จะใช้ มาตรา 41 ของ พ.ร.บ.หลักประกันสุขภาพแห่งชาติ พ.ศ.2545 ในการจ่ายชดเชยเบื้องต้นแทน
2. ค่าบริการดูแลรักษาผู้ป่วย กรณีผู้ป่วยนอก ค่าบริการแบบ OP Self Isolation หรือเจอ แจก จบ ตามแนวทางของกระทรวงสาธารณสุข ที่จ่ายให้หน่วยบริการจะถูกยกเลิก เปลี่ยนเป็นจ่ายชดเชยผู้ป่วยนอกตามระบบปกติ กรณีใช้บริการที่หน่วยบริการประจำ ค่าใช้จ่ายจะรวมอยู่ในงบเหมาจ่ายรายหัว แต่หากรับบริการนอกหน่วยบริการประจำ ยังมีรายการให้เบิกจ่ายเป็น กรณี ATK professional จ่ายตามจริงไม่เกิน 150 บาท และ RT-PCR จ่ายตามจริงไม่เกิน 900 บาท
กรณีผู้ป่วยใน จากเดิมที่จ่าย On Top จากระบบ DRG ได้แก่ ค่าห้องตามระดับความรุนแรงของโรค ค่าใช้จ่ายเกี่ยวกับกระบวนการ/อุปกรณ์เพื่อป้องกันการแพร่กระจายเชื้อ และค่ายารักษาโควิด-19 เปลี่ยนเป็น จ่ายตามระบบ DRG จากกองทุนผู้ป่วยในระดับเขต ยกเลิกการจ่าย On Top ค่าห้องและค่าอุปกรณ์ป้องกัน ส่วนยารักษาโรคโควิด-19 ยังสามารถเบิกจากกระทรวงสาธารณสุขได้ต่อไป
3. ค่ายานพาหนะส่งต่อตามระยะทาง จากเดิมที่รวมค่าทำความสะอาดอุปกรณ์ PPE จ่ายตามจริงไม่เกิน 500 บาท เปลี่ยนเป็น จ่ายเฉพาะค่าส่งต่อตามระยะทางกรมทางหลวงตามเดิม ยกเลิกการจ่ายค่า PPE และค่าทำความสะอาดฆ่าเชื้อพาหนะ
4. ค่าบริการฟอกเลือดผู้ป่วยไตวายเรื้อรัง จากเดิม จ่ายค่าฟอกเลือดครั้งละ 1,500 บาท ค่าชุด PPE จ่ายตามจริงไม่เกิน 1,000 บาทต่อครั้ง และค่ายานพาหนะส่งต่อรวมค่าทำความสะอาดจ่ายตามจริงไม่เกิน 500 บาท เปลี่ยนเป็น จ่ายเฉพาะค่าฟอกเลือดครั้งละ 1,500 บาท ยกเลิกการจ่ายค่า PPE และค่ารถส่งต่อกรณีผู้ป่วยนอก
5. ค่าบริการกรณีเกิดอาการไม่พึงประสงค์จากการฉีดวัคซีนป้องกันโรคโควิด-19 เปลี่ยนเป็นค่าบริการผู้ป่วยนอกและค่าบริการผู้ป่วยในตามระบบปกติ ยา IVIG จ่ายตามระบบ VMI
เลขาธิการ สปสช. กล่าวต่อว่า อย่างไรก็ตาม ยังคงมีบริการแบบ OP Self Isolation หรือเจอ แจก จบ ตามแนวทางของกระทรวงสาธารณสุขที่ร้านขายยาที่เข้าร่วมโครงการ แต่ปรับเฉพาะผู้ป่วยโควิด-19 สิทธิบัตรทอง 30 บาทหรือสิทธิหลักประกันสุขภาพแห่งชาติเท่านั้น รวมถึงการแจก ATK ที่ร้านขายยาที่เดิมให้ประชาชนทุกสิทธิรักษาที่มีอาการ ปรับเป็นเฉพาะประชาชนสิทธิบัตรทอง 30 บาทที่มีอาการเข้าข่ายต้องสงสัยติดโควิด-19 สามารถขอรับ ATK ได้ฟรีที่ร้านยาเพื่อตรวจด้วยตนเอง
ส่วนสิทธิอื่นๆ เช่น สิทธิประกันสังคม สวัสดิการข้าราชการ อยู่ระหว่างการหารือกันของหน่วยงานที่รับผิดชอบว่าหลังปรับเป็นโรคประจำถิ่นแล้ว ยังจะให้ประชาชนตามสิทธิรักษาของตนมารับ ATK หรือยาที่ร้านยาได้หรือไม่
“ขอชี้แจงว่าการปรับหลักเกณฑ์การจ่ายค่ารักษาโควิด-19 ไม่ใช่การลอยแพประชาชน ผู้ป่วยโควิด-19 ยังคงได้รับการรักษาโดยไม่เสียค่าใช้จ่ายเหมือนเดิมตามสิทธิการรักษาของตน ต่อไปเมื่อประชาชนสิทธิบัตรทอง 30 บาท
เมื่อมีอาการสงสัยว่าจะติดเชื้อโควิด-19 สามารถเข้ารักษาที่แผนกผู้ป่วยนอกตามแนวทางเจอแจกจบของกระทรวงสาธารณสุข หรือโทรประสานร้านยาเพื่อรับยาตามโครงการเจอแจกจบที่ร้านยาได้เช่นกัน ซึ่งร้านยาจะส่งยาให้โดยไม่ต้องไปที่ร้านยา เมื่อติดโควิดแล้วไม่จำเป็นต้องโทรแจ้งสายด่วน สปสช. 1330 แต่หากมีข้อสงสัยว่าจะต้องทำอย่างไร โทรมาสอบถามขั้นตอนได้ หรือหากมีอาการแย่ลง ต้องการประสานหาเตียงเข้ารักษาในโรงพยาบาลก็โทรมาได้เช่นกัน”